Embolisation de varices pelviennes
Le syndrome de congestion pelvienne (SCP) est une cause sous-évaluée de douleurs pelviennes chroniques. Le tableau clinique est secondaire à une stase dans les veines du pelvis, ou petit bassin, qui se dilatent et forment des varices. Il est le plus souvent secondaire à un dysfonctionnement d’une ou plusieurs veines du système génital, pouvant inclure les veines du petit bassin, du périnée, les veines des ovaires et la veine rénale gauche. Les facteurs favorisants sont essentiellement les grossesses et les oestrogènes. La symptomatologie douloureuse chronique qui en résulte peut-être invalidante, mais les varices peuvent rester parfaitement asymptomaiques.
Jusqu’à 15 % des femmes en âge de procréer ont des varices pelviennes, mais toutes ne sont pas symptomatiques et ne nécessitent pas d’être explorées et traitées. Les douleurs pelviennes peuvent résulter d’une autre étiologie même en présence de varices.
Le SCP se caractérise par une douleur pelvienne chronique (depuis plus de 6 mois) augmentée en position debout ou assise prolongée, en fin de journée et juste avant les règles. L’association de douleurs post coïtales avec une palpation douloureuse du point ovarien est hautement évocatrice.
Certaines femmes atteintes de SCP ne présentent pas ou peu de douleur pelvienne, mais plutôt une douleur inguinale de la hanche, du plancher pelvien, des varices des membres inférieures douloureuses.
L’examen clinique peut retrouver, des varices de la vulve, du périnée, des fesses, de la face interne ou postérieure de cuisse et des membres inférieurs pouvant être extrêmement douloureuses et invalidantes.
Des troubles mictionnels à type de dysurie (difficulté ou douleur à la miction) ou plus fréquemment urgences mictionnelles peuvent être présents.
Un bilan avant d’envisager un traitement peut vous être prescrit, comprenant un Doppler et/ ou une IRM et/ou un scanner spécifiques permettant de préciser la cartographie veineuse et d’éliminer une autre pathologie.
En quoi ça consiste
Si le radiologue qui vous a vue en consultation le juge nécessaire, une phlébographie sera réalisée pour visualiser les veines pathologiques et guider le traitement.
Celui-ci peut impliquer une embolisation des veines dilatées, des varices et/ou la mise en place d’un stent sur un segment de veine rétréci.
Le radiologue interventionnel qui pratiquera l’intervention et qui vous voit en consultation adressera un courrier médical résumant la situation et l’intervention proposée à votre médecin traitant.
Un traitement médical peut être proposé dès la première consultation.
Sous le terme d’embolisation, on regroupe habituellement les interventions qui ont pour but de boucher les vaisseaux sanguins (ici les veines).
Déroulement de la procédure
Préparation à l'intervention
L’intervention est réalisée sous sédation et sous anesthésie générale, cela sera vous sera expliqué lors votre consultation pré-opératoire avec le radiologue interventionnel. Pendant cette consultation, il vérifiera également l’absence de contre-indications et vous expliquera l’intervention.
Le geste est fait en ambulatoire (sortie le jour même). Vous devez être accompagné pour votre sortie. Une hospitalisation d’une nuit peut être organisée si votre domicile n’est pas dans la région.
Avant l’intervention, il est important de :
- Informer l’équipe soignante si vous avez des risques particuliers de saigner :
- Avez-vous une maladie du sang ou des saignements fréquents ou prolongés (du nez par exemple) ?
- Prenez-vous un traitement fluidifiant le sang ? (anticoagulant ou anti-agrégant plaquettaire type Aspirine®, Asasantine®, Kardegic®, Persantine®, Plavix®, Previscan®, Sintrom®, Solupsan®, Ticlid® …), ou tout simplement souvent de l’Aspirine® contre le mal de tête ? Dans ce cas, il sera nécessaire d’arrêter ce traitement avant l’examen : nous vous préciserons combien de temps.
- Suivre une hygiène stricte :
- Douche antiseptique à la Betadine Scrub® la veille et le matin de l’intervention, lavage des cheveux, s’essuyer avec une serviette propre, port de vêtements propres et absence de bijoux ou maquillage.
- Être à jeun (6h avant le rdv) et demandez au médecin quels médicaments doivent être pris.
- Apporter les résultats de vos examens sanguins.
- Apporter votre bilan d’imagerie (images Scanner et IRM).
Pendant l'intervention
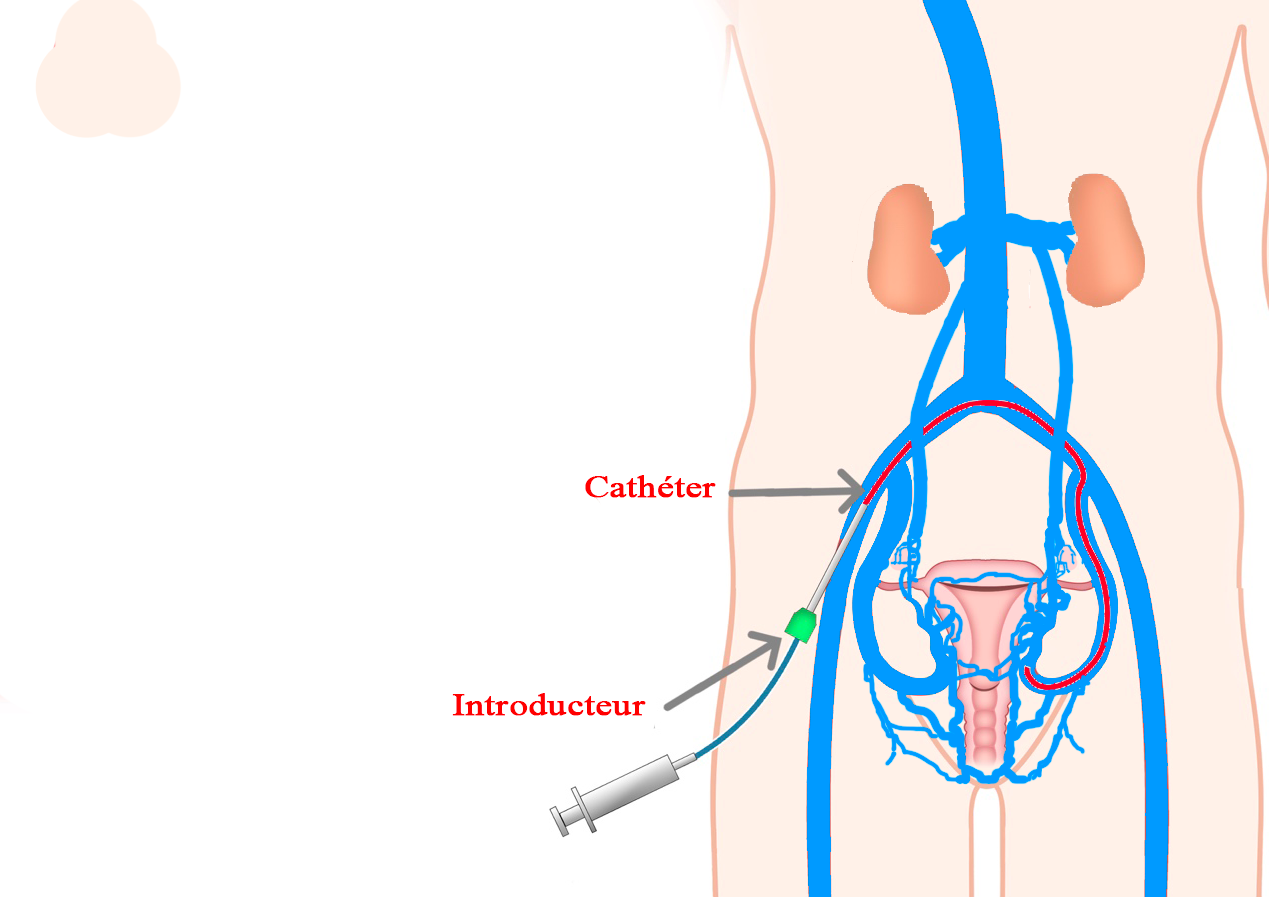
L’intervention, d’une durée de 45 minutes à 2h : cette durée est très variable, en fonction de l’anatomie de vos veines, qui peuvent être parfois d’accès difficile en raison d’importantes tortuosités. Elle se déroule sous conditions d’asepsie strictes en radiologie interventionnelle, sous contrôle radiologique. L’intervention est réalisée sous sédation et sous anesthésie générale et est réalisée par une équipe médicale formée à cette technique.Le radiologue réalise une anesthésie locale au niveau du point de ponction à la racine de la cuisse (veine fémorale) ou à la face interne du bras (veine basilique).
Il glisse ensuite un cathéter (petit tuyau) dans votre système veineux jusqu’au niveau des veines du rein et du pelvis.
Il réalise une « phlébographie » par injections de produit de contraste iodé par le cathéter sous radiographie permettant de repérer la ou les veines responsables de la congestion pelvienne. Par ce cathéter, on pourra monter un tuyau plus fin, qui sera placé au contact ou dans la lésion à traiter.
Après avoir vérifié le bon positionnement du cathéter dans les varices, le radiologue procède à l’embolisation par injection du matériel d’embolisation (colle, agent sclérosant, coils).
Le cathéter est retiré, la veine est comprimée quelques minutes et un pansement est mis en place.
Après l'intervention
Plusieurs séances peuvent être nécessaires avec un intervalle de quelques semaines ou mois afin d’obtenir un traitement complet de l’ensemble des varices, des veines refluantes et des points de fuites (communications anormales vers les jambes).
Surveillance
Vous serez surveillé pendant 4 heures en salle de surveillance si le point de ponction est à la racine de la cuisse ou pendant 2h s’il est à la face interne du bras (veine basilique).
Afin d’éviter le risque d’hématome à l’endroit de la ponction, il vous est demandé de rester allongé ou de ne pas mobiliser le bras pendant un délai qui sera préciser par le radiologue.
Complications
Toute intervention sur le corps humain, même conduite dans des conditions de compétence et de sécurité maximales, comporte des risques.
Nous vous présentons ici les complications les plus fréquentes et/ou les plus graves qui peuvent être rencontrées.
- Le taux de complication survenant sur les veines à traiter est faible, impliquant essentiellement le spasme (fermeture) de la veine, qui peut obliger à reporter l’intervention. Il dépend du matériel utilisé (<4%)
- Les douleurs du bas du ventre le plus souvent du côté embolisé peuvent survenir dans les jours qui suivent l’intervention et sont contrôlées par un traitement médicamenteux (antidouleurs, anti-inflammatoires).
- Le fait de ponctionner une veine peut provoquer exceptionnellement un hématome qui disparaîtra en quelques jours à quelques semaines.
- Une occlusion veineuse plus importante que celle recherchée peut survenir, avec pour conséquence une thrombophlébite. Cette thrombose est en générale régressive en quelques semaines avec un traitement médicamenteux et sans séquelles. Elle peut exceptionnellement survenir à distance au niveau d’un mollet et se compliquer d’une embolie pulmonaire. Pour cette raison il n’est pas recommandé de rester trop longtemps allongée après une embolisation mais plutôt de reprendre la marche et l’activité physique le plus rapidement possible. Une contention veineuse doit être portée dans la journée en post-opératoire si elle vous a été prescrite.
- Des cas exceptionnels de migration de matériel d’embolisation vers les artères du poumon ont été décrits, mais sans retentissement clinique le plus souvent.
- Les études montrent l’absence d’atteinte de la réserve ovarienne, et une amélioration possible de la fertilité. Plusieurs de nos patientes ont eu des grossesses normales après embolisation.
- Sur un plan général, des risques d’intolérance ou d’allergie peuvent être dus à l’injection du produit iodé ou à l‘agent d’embolisation utilisés. Ces réactions sont plus fréquentes chez les patients ayant déjà eu une réaction d’intolérance ou d’allergie à l’un de ces produits. Elles sont généralement transitoires et sans gravité. Des complications imprévisibles comportant un risque vital comme une allergie grave ou un arrêt cardiaque liés à l’injection de produit de contraste sont extrêmement rares. Quelques cas sont décrits sur des milliers d’examens réalisés chaque année.
- Les produits de contraste peuvent également perturber le fonctionnement des reins. On vérifiera dans certains cas votre fonction rénale (dosage de la créatinine sanguine) avant l’intervention. Dans tous les cas il est important de bien boire après l’embolisation pour aider vos reins à bien éliminer ce produit de contraste.
- Naturellement, les bénéfices attendus de l’examen qui vous est proposé sont largement supérieurs aux risques que cette intervention vous fait courir.
Consignes post-procédure
- Évitez les efforts physiques intenses et le port de charges lourdes pendant 24 à 48 heures.
- Une gêne légère ou un petit hématome peuvent survenir au point de ponction, sans gravité.
- Le soir après l’embolisation vous ne devez pas rester seule.
- Dans les 24 heures qui suivent l’intervention, il est conseillé de boire de l’eau pour favoriser l’élimination du produit injecté pendant l’examen (1,5L/j).
- Il est fréquent de ressentir des douleurs après une embolisation, un traitement antalgique vous sera prescrit..
- En cas de douleurs persistantes ou de signes anormaux (fièvre, frissons, vertiges, douleur du mollet, difficultés respiratoires…), il est important de contacter immédiatement votre médecin ou notre équipe. Le soir et le week-end, contacter les urgences (le 15).
Résultats / Quand saurai-je si le traitement a été efficace ?
Un premier commentaire vous sera donné juste après l’intervention et permettra de vous informer de son déroulement.
L’efficacité de l’embolisation sera évaluée par une consultation à distance de l’intervention.
Dans certaines circonstances, pour des raisons techniques et de sécurité, les embolisations se font en plusieurs étapes, habituellement espacées de quelques semaines ou quelques mois. Le bénéfice peut être rapide ou prendre plusieurs semaines à plusieurs mois.
La prise en charge des douleurs pelviennes chroniques peut nécessiter une approche complémentaire multidisciplinaire (Radiologue, gynécologue, algologue, angiologue) avec:
Une évaluation du retentissement psychologique : psychologues et assistantes sociales si nécessaire. La mise en place d’un traitement par kinésithérapie ou ostéopathie pelvienne de relaxation.
Différentes techniques ont montré une amélioration de la qualité de vie en complément de la prise en charge médicale comme la sophrologie, l’EMDR, l’acupuncture, le yoga, la musicothérapie …
Un traitement hormonal complémentaire peut être nécessaire.
La reprise d’une activité physique est indispensable.
Il y a également des règles hygiéno-diététiques à suivre.
Éviter la station debout statique, l’exposition à la chaleur (Bains chauds, Hammam, Saunas … ), le port de vêtements trop serrés. Il est important de lutter contre la sédentarité en pratiquant une activité physique (natation, vélo, aquagym) et des marches régulières.
Le port d’une élastocompression (bas à varices) reste une des mesures les plus efficaces pour lutter contre l’insuffisance veineuse des membres inférieurs.
En l’absence d’amélioration clinique a distance de l’embolisation, des solutions vous seront proposé pour améliorer votre qualité de vie.
En résumé : ce qu'il faut retenir
Type d'anesthésie
Anesthésie généraleDurée de l'examen
45 minutes à 2hHospitalisation
Ambulatoire : sortie après quelques heures de surveillanceContacter la radiologie interventionnelle
Des questions ? Besoin d’informations complémentaires ? Notre équipe est à votre disposition pour vous accompagner dans votre prise en charge.




