Embolisation de fibromes utérins, d’adénomyose utérine
1. Fibromes symptomatiques, en particulier :
- Métrorragies / ménorragies (règles abondantes, saignements prolongés ou entre les règles).
- Douleurs pelviennes chroniques ou pesanteur.
- Compression d’organes voisins : vessie (envies fréquentes), rectum (troubles du transit).
- Augmentation du volume utérin gênante ou inesthétique.
2. Patientes souhaitant éviter une chirurgie
- Refus ou contre-indication à une hystérectomie ou myomectomie.
- Recherche d’une option conservatrice de l’utérus.
3. Fibromes multiples ou volumineux
- Notamment si la chirurgie paraît trop lourde ou risquée.
En quoi ça consiste
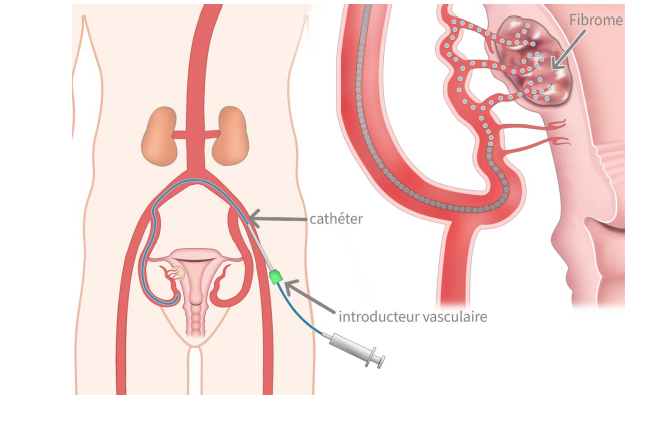
L’embolisation des artères utérines pour le traitement des fibromes utérins consiste à injecter des particules (petites billes) sélectivement dans les artères de l’utérus. Grâce au choix de la taille des billes et au positionnement du cathéter, elles vont aller précisément dans les artères qui nourrissent les fibromes. Les fibromes ainsi appauvris de vaisseaux nourriciers, vont diminuer en taille. Le but est de diminuer voire faire disparaître les symptômes liés aux fibromes (douleurs, saignements, anémie, troubles urinaires, constipation).
Déroulement de la procédure
Préparation à l'intervention
Le geste est fait en ambulatoire (sortie le jour même). Vous devez être accompagnée pour votre sortie. Une hospitalisation d’une nuit peut être organisée si votre domicile n’est pas dans la région.
Avant l’intervention, il est important de :
- Informer l’équipe soignante si vous avez des risques particuliers de saigner :
- Avez-vous une maladie du sang ou des saignements fréquents ou prolongés (du nez par exemple) ?
- Prenez-vous un traitement fluidifiant le sang ? (anticoagulant ou anti-agrégant plaquettaire type Aspirine®, Asasantine®, Kardegic®, Persantine®, Plavix®, Previscan®, Sintrom®, Solupsan®, Ticlid® …), ou tout simplement souvent de l’Aspirine® contre le mal de tête ? Dans ce cas, il sera nécessaire d’arrêter ce traitement avant l’examen : nous vous préciserons combien de temps.
- Suivre une hygiène stricte :
- Douche antiseptique à la Betadine Scrub® la veille et le matin de l’intervention, lavage des cheveux, s’essuyer avec une serviette propre, port de vêtements propres et absence de bijoux ou maquillage.
- Être à jeun (6h avant le rdv) et demandez au médecin quels médicaments doivent être pris.
- Apporter les résultats de vos examens sanguins.
- Apporter votre bilan d’imagerie (images Scanner et IRM).
Pendant l'intervention
L’intervention, d’une durée 30 à 90 minutes, selon la complexité de l'accès aux artères utérines. Elle se déroule sous conditions d’asepsie strictes en radiologie interventionnelle, sous contrôle radiologique.Anesthésie locale : Une anesthésie est réalisée au point de ponction, généralement au niveau du plis de l’aine (artère fémorale), provoquant une légère gêne de courte durée.
Insertion de l’introducteur vasculaire : Un petit tube est inséré au point d’entrée pour permettre l’introduction indolore des cathéters nécessaires à la navigation dans les artères.
Exploration des artères utérines : Sous contrôle radiographique, un cathéter est guidé jusqu’aux artères utérines. Un produit de contraste iodé est injecté pour visualiser les vaisseaux à traiter, pouvant entraîner une sensation de chaleur passagère.
Embolisation : De petites particules (billes) sont injectées dans les vaisseaux alimentant les fibromes, entraînant leur réduction. Une gêne ou douleur dans le bas-ventre peut être ressentie à ce moment, mais elle est généralement bien prise en charge par l’équipe médicale.
Contrôle post-embolisation : Une vérification est effectuée pour s’assurer que les artères utérines ont été correctement traitées.
Retrait du matériel et fermeture du point de ponction : Le matériel est retiré, et le point de ponction est fermé par compression ou à l’aide d’un dispositif spécifique.
Après l'intervention
Surveillance
Vous serez surveillé pendant 4 heures en salle de surveillance.
Afin d’éviter le risque d’hématome à l’endroit de la ponction, il vous est demandé de rester allongé pendant un délai qui sera préciser par le radiologue.
Complications
Toute intervention sur le corps humain, même conduite dans des conditions de compétence et de sécurité maximales, comporte des risques.
Nous vous présentons ici les complications les plus fréquentes et/ou les plus graves qui peuvent être rencontrées.
- Les douleurs dans le bas ventre sont fréquentes dans les heures qui suivent. Elles sont dues à l’ischémie des fibromes et bien contrôlées par des antalgiques puissants.
- Après le traitement, un syndrome post-embolisation peut avoir lieu. Il associe des douleurs abdominales, de la fatigue, de la fièvre et parfois des nausées. Il serait prédominant les 12-24 premières heures. Son évolution est généralement bénigne et spontanément résolutive.
- Une ménopause post-embolisation (2-3%) peut être observée. Cette aménorrhée (arrêt des règles) est transitoire chez certaines patientes (surtout proches de la ménopause) et Rarement définitive sauf si réserve ovarienne faible.
- Une infection de l’utérus peut exceptionnellement survenir (dans les 3 semaines) et nécessitera un traitement par antibiotiques, voir dans de très rares cas un traitement chirurgical.
- Une expulsion de fibrome nécrosé est Possible si fibrome sous-muqueux. Cela Peut survenir plusieurs semaines après la procédure et est parfois accompagnée de saignements et douleurs.
- Dans 5 à 10 % des cas, il y a un Échec du traitement et les symptômes peuvent persister ou récidiver. Une autre embolisation ou une chirurgie peut alors être envisagée.
- Les produits de contraste peuvent également perturber le fonctionnement des reins. On vérifiera dans certains cas votre fonction rénale (dosage de la créatinine sanguine) avant l’intervention. Dans tous les cas il est important de bien boire après l’embolisation pour aider vos reins à bien éliminer ce produit de contraste.
Consignes post-procédure
- Évitez les efforts physiques intenses et le port de charges lourdes pendant 24 à 48 heures.
- Une gêne légère ou un petit hématome peuvent survenir au point de ponction, sans gravité.
- Le soir après l’embolisation vous ne devez pas rester seule.
- Dans les 24 heures qui suivent l’intervention, il est conseillé de boire de l’eau pour favoriser l’élimination du produit injecté pendant l’examen (1,5L/j).
- Il est fréquent de ressentir des douleurs après une embolisation, un traitement antalgique vous sera prescrit..
- En cas de douleurs persistantes ou de signes anormaux (fièvre, frissons, vertiges, douleur du mollet, difficultés respiratoires…), il est important de contacter immédiatement votre médecin ou notre équipe. Le soir et le week-end, contacter les urgences (le 15).
Résultats / Quand saurai-je si le traitement a été efficace ?
Un premier commentaire par le radiologue interventionnel vous sera donné juste après l’intervention et permettra de vous informer de son déroulement.
L’efficacité de l’embolisation sera souvent évaluée à distance (environ 3 à 6 mois après la séance) par imagerie (IRM) et une consultation afin de refaire le point sur l’évolution de vos symptômes. Le bénéfice peut être rapide ou prendre plusieurs semaines à plusieurs mois.
En résumé : ce qu'il faut retenir
Type d'anesthésie
Anesthésie localeDurée de l'examen
30 à 90 minutesHospitalisation
Ambulatoire : sortie après quelques heures de surveillanceContacter la radiologie interventionnelle
Des questions ? Besoin d’informations complémentaires ? Notre équipe est à votre disposition pour vous accompagner dans votre prise en charge.




